
- 2025 年以降の社会保障の見通し
- 現役世代の人口急減に対応した政策
- 需要変化への対応と業務効率化
- 健康寿命延伸に向けた介護・疾病等予防政策
1.2025年以降の社会保障の見通し
1.医療・介護給付費の将来見通し
厚生労働省は、2018年度における医療・介護給付費については医療が39.2兆円、介護は10.7兆円となり、合計49.9兆円に達するという社会保障給付費の見通しを示しました。
一方、団塊世代がすべて後期高齢者となる2025年において、これら社会保障給付費の変化をみると、現状の年齢別受療率・利用率を基に機械的に計算した「現状投影」では医療48.7兆円、介護14.6兆円で合計63.3兆円となっており、また、地域医療構想などを基礎とした機能分化等の改革を見込んだ「計画ベース」では医療47.8兆円、介護15.3兆円で合計63.1兆円となっています。
「現状投影」と「計画ベース」を比較すると、医療費が0.9兆円減、介護が0.7兆円増加していますが、その要因のひとつとしては、医療費の適正化や医療から介護への政策誘導が挙げられます。
今後も社会保障給付費の増加は続き、特に介護給付費の伸びが大きくなるとともに、将来の見通しや政策を踏まえると、在宅医療や介護の需要が高まることが予測されます。
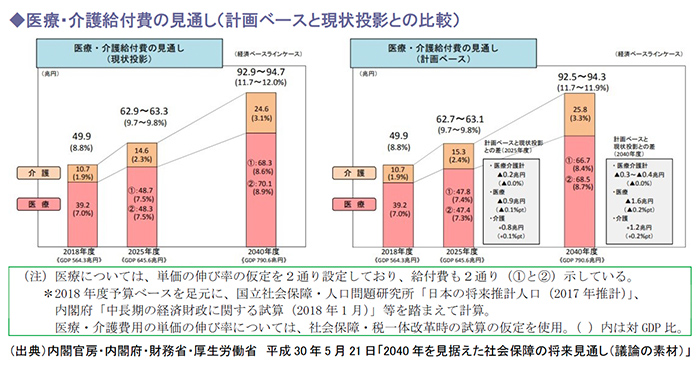
上記「計画ベース」は、地域医療構想に基づく2025年度までの病床機能の分化・連携の推進、第3期医療費適正化計画による2023年度までの外来医療費の適正化効果、第7期介護保険事業計画による2025年度までのサービス量の見込みを基礎として計算されています。
2.社会保障給付費の増加と高まる医療福祉分野の人材需要
社会保障給付費の見通しを計画ベースでみると、社会保障給付費の総額は2018年度では121.3兆円、2025年度では140.6兆円にのぼり、わずか7年間で19兆円以上も増加するほか、それ以降も増え続けると予測されます。
そして、なかでも医療費と介護給付費の伸びが他の社会保障給付費と比べ大きくなっています。
また、医療福祉分野の就業者の見通しを計画ベースでみると、医療では2018年度309万人が2025年度には322万人に、また介護では2018年度334万人に対し、2025年度は406万人に増加しています。
医療福祉全体では2018年度の823万人から2025年度では931万人が見込まれ、その後も増加する見込みです。
この結果からは、働き手が減少する中で医療や介護の人材需要は益々高まることから、医療の効率化と人材確保は将来に向けて大きな課題となっています。
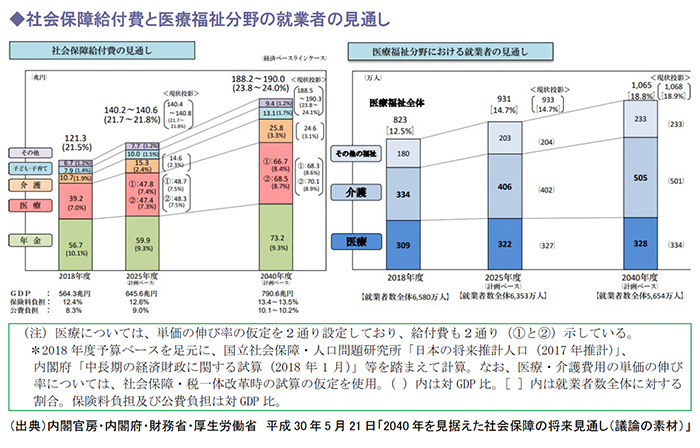
上記「計画ベース」は、地域医療構想に基づく2025年度までの病床機能の分化・連携の推進、第3期医療費適正化計画による2023年度までの外来医療費の適正化効果、第7期介護保険事業計画による2025年度までのサービス量の見込みを基礎として計算されています。
また、医療福祉分野における就業者の見通しは、医療・介護分野の就業者数について、それぞれの需要の変化に応じて就業者数が変化すると仮定して就業者数が計算されています。
3.深刻な介護人材不足と外国人材の受入れ
少子高齢化が進む都市部を中心として、高齢者数の増大によって医療・介護のニーズが増大し、これにより特に介護サービスを担う人材が不足して、確保が困難となるとともに、これらのサービスの円滑な供給に支障を来すことが予測されます。
2014年度に各都道府県において実施した「介護人材にかかる需給推計結果」によると、2025年には約253万人の介護人材が必要との見通しが示されています。
一方、医療・介護の担い手である生産年齢人口の減少は続くため、現状の施策を継続した場合、2025年に は約37.7万人の介護人材が不足するとの見通しが示されています。
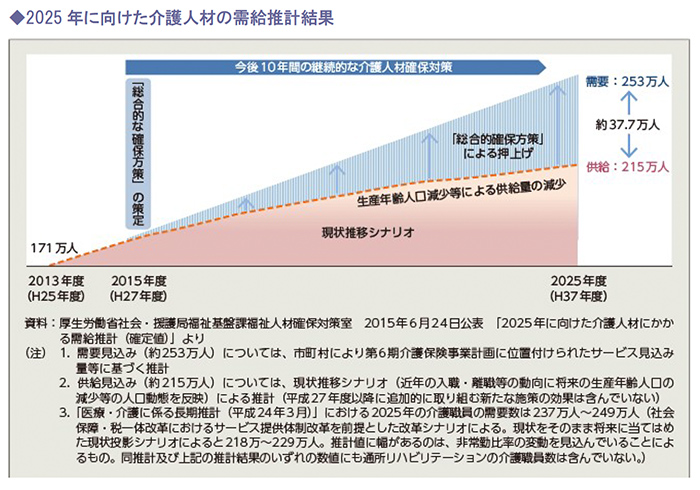
これらの予測を踏まえ、不足する介護人材を補うために、外国人材を受け入れる法改正が相次いで行われています。
2017年11月に「外国人の技能実習の適正な実施及び技能実習生の保護に関する法律」(2016年法律第89 号。以下「技能実習法」という。)の施行にあわせ、外国人技能実習制度の対象職種に介護職種が追加されました。
さらに、2017年12月8日、第197回国会(臨時会)において「出入国管理及び難民認定法及び法務省設置法の一部を改正する法律」が成立し、同月14日に公布されました(2018年法律第102号)。
2.現役世代の人口急減に対応した政策
1.将来を展望した社会保障・働き方改革の検討
本年10月、団塊ジュニア世代が高齢者となる2040年を見据えて、「2040年を展望した社会保障・働き方改革本部」が厚生労働省に設置されました。
同本部では、将来に向けた政策課題として、以下を掲げています。

2.医療・福祉サービス改革プランの方向性
厚生労働省は、人口急減に対応する医療政策として、将来を見据えた業務の効率化や、AIの実用化等を推進していくことを示しています。
そのねらいには、下記の4つの改革を通じて、生産性の向上を図り必要かつ適切な医療・福祉サービスの提供の実現を果たすことが挙げられます。

3.働き手不足を補う、業務の効率化と生産性向上
現役世代人口が減少する一方、高齢者人口は増加を続けるなか、少ない医療従事者でどのように多くの患者等にサービスを提供していくかが問われています。
政府はこの課題に対して、人が行っていた業務で可能なものはロボット等に任せること、専門職種でなくとも可能な業務は他職種に移管すること等で対応していく考えです。
また、ICTを活用した個々人に最適な健康管理・診療・ケアの提供や、健康・医療・介護のビッグデータを連結した大規模なICTインフラの構築に向け取り組んでいます(データヘルス改革)。
このデータヘルス改革では、2020年度から順次発行予定とする個人化された健康保険の被保険者番号を医療情報等の共有・連結に活用することに加え、オンラインで資格確認を行うこと等が計画されています。
データヘルス改革で提供されるサービスとしては、次の8つが挙げられます。

3.需要変化への対応と業務効率化
1.オンライン診療の推進
今次診療報酬改定ではオンライン診療等の見直しが行われました。
見直しの理由としては、ICTを活用した医師の勤務環境改善や、遠隔診療等が普及することで医療資源の効率化等が期待されている点が挙げられます。
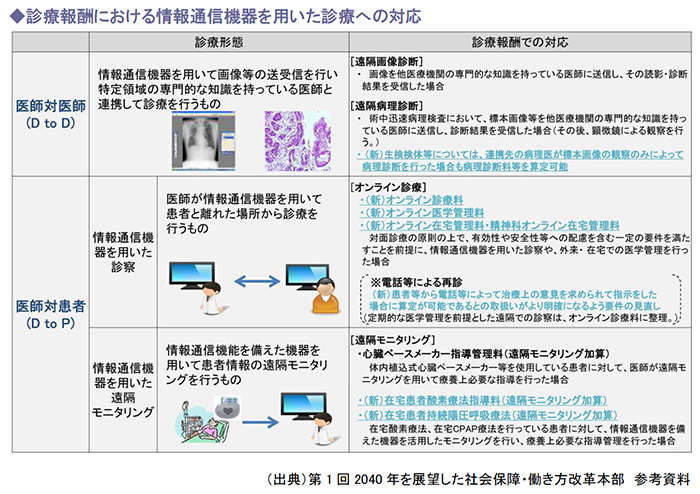
診療報酬上、情報通信機器を用いた診療は2つが認定されています。
まず、遠隔画像診断と遠隔病理診断は「医師から医師」によるもので、情報通信機器を用いて画像等の送受信を行い、特定領域の専門的な知識を持っている医師と連携して診療を行うものです。
もうひとつは、情報通信機器を用いた診察と遠隔モニタリングであり、こちらは「医師から患者」によるものです。
オンライン診療等は現在普及しているとはいえない状況ですが、将来に向けての対応は検討する必要がありそうです。
2.在宅医療の推進
医療需要は将来に向けて在宅医療が高くなると見込まれており、今次診療報酬改定でも在宅医療の強化に向けて見直しがなされ、在宅医療への参入を促しています。
また、第7期医療計画においても在宅医療は重要視されており、国を挙げて在宅医療の充実化を図ろうとしています。

3.医療人材確保に向けた対策
(1)医療人材確保に向けた対策
医療人材の確保に向けては、新規スタッフの採用と既存スタッフの流出を防ぐことです。
働き手が減少する中で、新規スタッフを確保することは容易ではありません。
また、職場環境等によっては採用したスタッフが短期間で辞めてしまうことも考えられます。
医療人材の確保のひとつの方法としては、魅力のある職場環境作りを行うことで既存スタッフの流出を防ぎ、良好な職場環境で働きたいと考える新規スタッフを獲得することです。
(2)医療従事者の勤務環境改善に向けた政府の取り組み
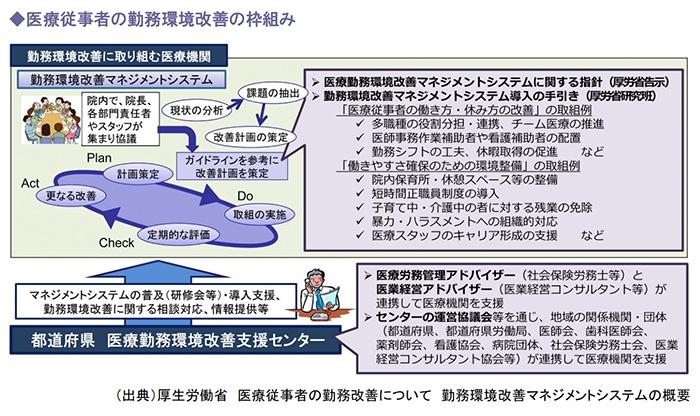
政府は、医療従事者の離職防止や医療安全の確保等を図るため、改正医療法(平成26年10月1日施行)に基づき、医療従事者の勤務環境改善の枠組みとして、医療機関がPDCAサイクルを活用して計画的に医療従事者の勤務環境改善に取り組む仕組み(勤務環境改善マネジメントシステム)を創設しました。
さらに、医療機関のニーズに応じた総合的・専門的な支援を行う体制(医療勤務環境改善支援センター)を各都道府県で整備しました。
目的としては、医療従事者の勤務環境の改善により医療従事者、患者および経営にとって良い影響となるような好循環を作ることです。
こうした勤務環境改善マネジメントシステムの導入は、良好な職場環境作りの一つの方法として挙げられます。
4.健康寿命延伸に向けた介護・疾病等予防政策
1.健康寿命延伸に向けた重点3分野
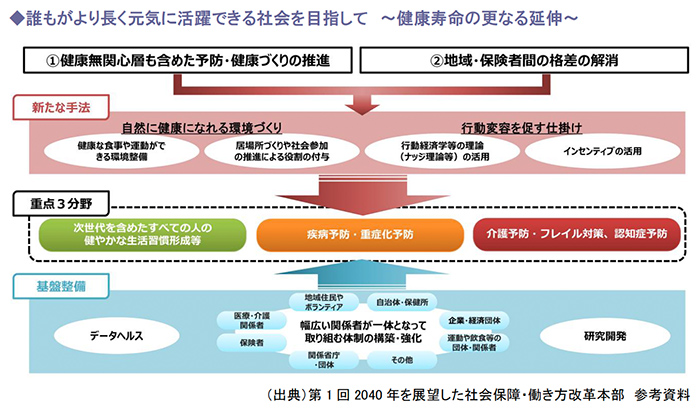
政府は、誰もがより長く元気に活躍できる社会を目指して、(1) 健康無関心層も含めた予防・健康づくりの推進、(2) 地域・保険者間の格差の解消の2つのアプローチによって、「次世代を含めたすべての人の健やかな生活習慣形成等」、「疾病予防・重症化予防」、「介護予防・フレイル対策、認知症予防」の重点3分野に取り組み、健康寿命の更なる延伸を図る考えです。
具体的には、健康な食事や運動ができる環境整備や、居場所づくりや社会参加による役割の付与等を通じた「自然に健康になれる環境づくり」、行動経済学等の理論やインセンティブの活用による「行動変容を促す仕掛け」などに取り組むこととしています。
そのための基盤整備として、幅広い関係者が一体となって取り組む体制の構築・強化やデータヘルス、研究開発の促進を行います。
人生100年時代を見据えて、寿命と健康寿命の差をできるだけ縮めていくことが重要と考え、政策の方向性として、介護・疾病予防に力を入れていることが窺えます。
2.医療機関と保険者・民間事業者等の連携による予防事業
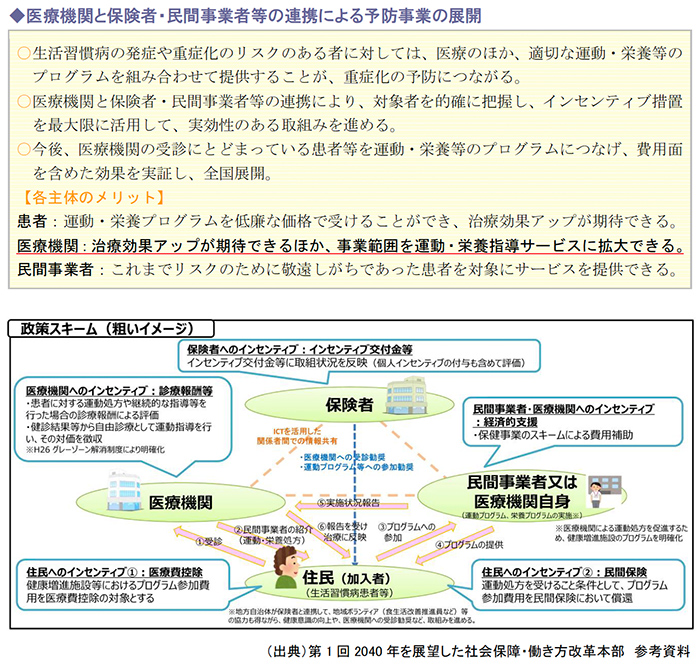
健康寿命延伸プランのひとつとして、医療機関と保険者・民間事業者(スポーツクラブ等)が連携し、医学的管理と運動・栄養のプログラムを一体的に提供し、住民の行動変容を促す仕組みの構築を挙げています。
政策の内容には、患者に対する運動処方や継続的な指導などを行った場合の診療報酬による評価や、検診結果から自由診療として運動指導を行い、その対価を徴収するといった医療機関へのインセンティブについて計画されています。
今後は、医療機関の受診にとどまっている患者などを運動・栄養のプログラムに結びつけ、費用面を含めた効果検証を実施した後に全国展開を進める方針です。
3.医療保険・介護保険における予防・健康づくりの一体的実施
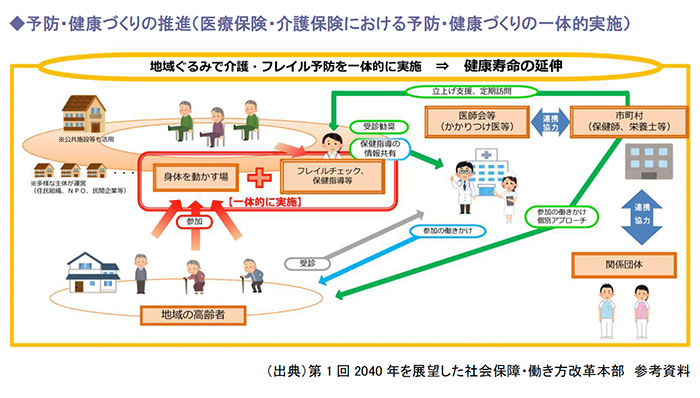
後期高齢者医療制度では、「フレイル対策」(虚弱対策)を推進する一方で、介護保険制度では「介護予防」が組み込まれています。厚生労働省は、こうした別々に展開されている事業を一体的に実施する仕組みの構築を計画しています。
市町村が運営する介護予防事業における「通いの場」に地域の高齢者が参加し、その場でフレイルチェックや保健指導等を行い、個別的な栄養指導や医療機関の受診勧奨などにつなげること等が計画されています。
このように将来に向けた政策をみると、健康寿命の延伸では「予防」がキーワードとなり、病気や介護、重症化、フレイル、認知症などをどのようにして防ぐかを課題として挙げて、それに向けた施策が次々と打ち出されています。
医療機関においては、医療政策の動向を探りつつ将来に向けた予防事業への参入の検討が方法のひとつとして挙げられます。
また、自院の業務効率化、職場環境の整備等は常に考えておく必要があります。将来に向け、少ない医療資源で効率的な経営を行う体制作りが重要になるといえます。
■参考資料
JAHMC 2018 10月号
厚生労働省「第1回2040年を展望した社会保障・働き方改革本部」資料
厚生労働省「医療従事者の勤務改善について 勤務環境改善マネジメントシステムの概要」
中央社会保険医療協議会 総会(第396回)
「平成30年度診療報酬改定の概要(背景と主な改定事項のまとめ)」
内閣官房・内閣府・財務省・厚生労働省 平成30年5月21日
「2040年を見据えた社会保障の将来見通し(議論の素材)」




