
- 医療需要に応える働き手が減少する時代へ
- コロナ禍による患者意識の変化
- 国はオンライン診療促進とかかりつけ医機能強化へ
- 患者意識の変化とオンライン化を見据えた経営
1.医療需要に応える働き手が減少する時代へ
1.医療需要は2025年から2040年頃をピークに減少へ
(1)外来医療需要は2025年をピークに減少へ
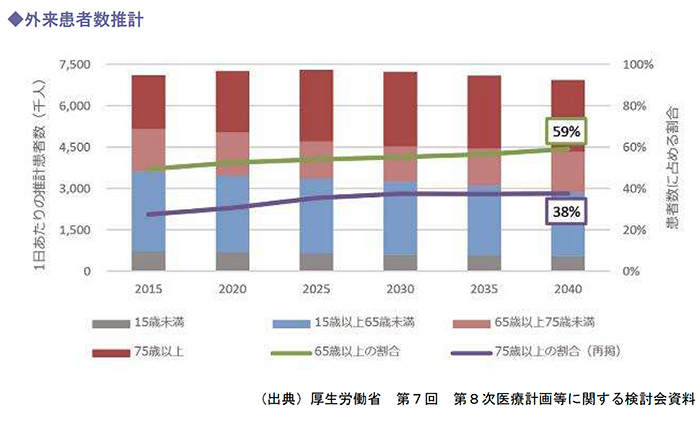
全国単位で見ると、外来患者数は2025年にピークを迎え、65歳以上が占める割合は継続的に上昇し、2040年には約6割となることが見込まれています。
一方で、福島県を除く(人口推計が行われていないため)329の二次医療圏のうち、既に2020年までに217の医療圏では外来患者数のピークを迎えているとみられています。
(2)在宅医療需要は2040年以降にピークを迎える
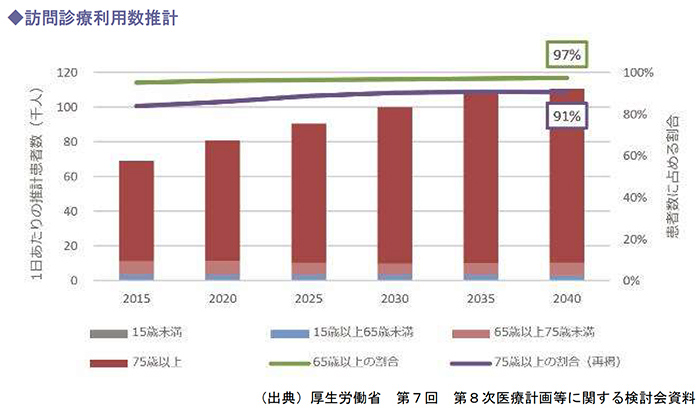
在宅患者数は2040年以降にピークを迎えることが見込まれています。
在宅患者数は多くの地域で今後増加し、2040年以降に203の二次医療圏において在宅患者数のピークを迎えることが見込まれています。
(3)入院医療需要は2040年にピークを迎える
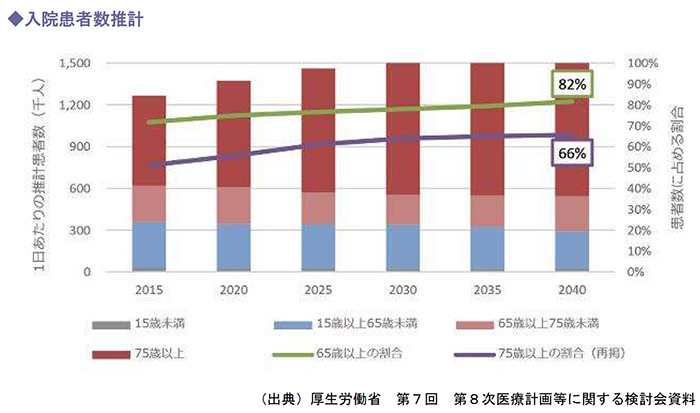
入院患者数は2040年にピークを迎えることが見込まれています。
二次医療圏によって入院患者数が最大となる年は様々ですが、既に2020年までに90の医療圏が、また2035年までには261の医療圏がピークを迎えることが見込まれています。
2.今後、働き手は急速な減少が見込まれている
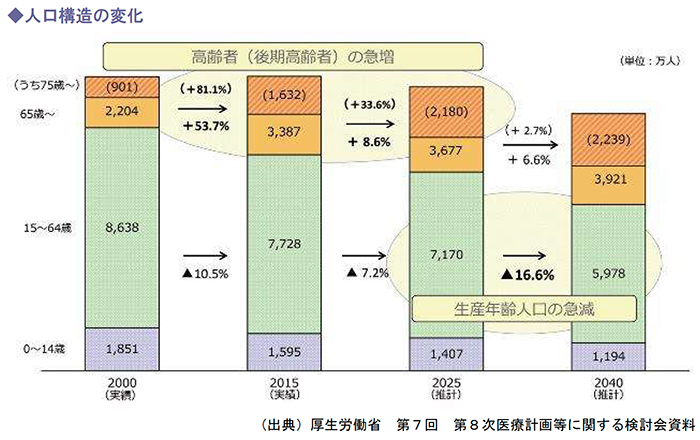
日本の総人口は既にピークを過ぎており、減少が進んでいます。
2025年に向けては、高齢者、特に後期高齢者(75歳以上)の人口が急速に増加した後、その増加は緩やかになる一方で、既に減少に転じている生産年齢人口(15~64歳)は、さらに減少が加速するとみられています。
政府は、人口減少・高齢化が着実に進みつつある中で、医療ニーズの質・量が徐々に変化するとともに、今後は、特に生産年齢人口の減少に対応するマンパワーの確保や医師の働き方改革に伴う対応が必要になることを踏まえ、地域医療構想を引き続き着実に推進し、人口構造の変化への対応を図ることが必要であると考えています。
このように、生産年齢人口の減少を考慮した場合、どのように医療資源を有効活用して、医療ニーズに対応していくのかが今後の課題と考えられます。
その課題解決の一つの方法として、オンライン診療をはじめとした遠隔診療の普及があげられます。
昨今のコロナ禍においてオンライン診療が活用され、患者には健康意識に対する変化がみられています。
次章以降では、コロナ禍における患者意識の変化と国の政策動向、クリニックの対応策について紹介いたします。
2.コロナ禍による患者意識の変化
健康保険組合連合会では、2021年12月に新型コロナウイルスワクチンの接種状況や接種に対する意識をはじめ、医療機関への受診方法や患者にどのような変化があったのかを広く把握するため、全国の20歳代~70歳代の男女4,744人を対象としたwebアンケートを実施し、その結果を公表しています。
本章では、医療機関の受診方法に関する意識調査の結果を抜粋して紹介します。
1.若年層を中心にオンライン診療への関心、利用意欲が高まっている
(1)オンライン診療の受診経験者は若い人に多い
受診意識調査結果で、「オンライン診療を受けたことがある」の回答割合を年齢階級別にみると、持病あり群では「20歳代」が26.3%と最も多く、次いで「30歳代」が14.5%となり、年齢階級が高くなるにつれて回答割合に減少傾向がみられました。
同様に、持病なし・体調不良あり群でも「20歳代」が最も多く、「40歳代」を除き、おおむね年齢階級が高くなるにつれて回答割合に減少傾向がみられました。

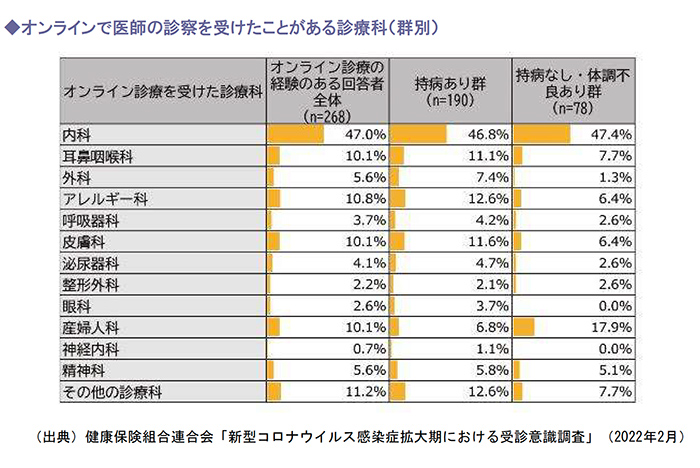
(2)診療科別オンライン診療の状況
オンライン診療を受けたことがある回答者に診療科を聞いたところ、持病あり群では「内科」が46.8%で最も多く、次いで「アレルギー科」と「その他の診療科」がともに12.6%、「皮膚科」が11.6%の順であり、持病なし・体調不良あり群では「内科」が47.4%で最も多く、次いで「産婦人科」が17.9%、「耳鼻咽喉科」と「その他の診療科」が7.7%という結果でした。
結果からは、オンライン診療の経験者の約半数は内科受診患者で、診療科によってオンライン診療の活用状況に違いがあることがわかります。
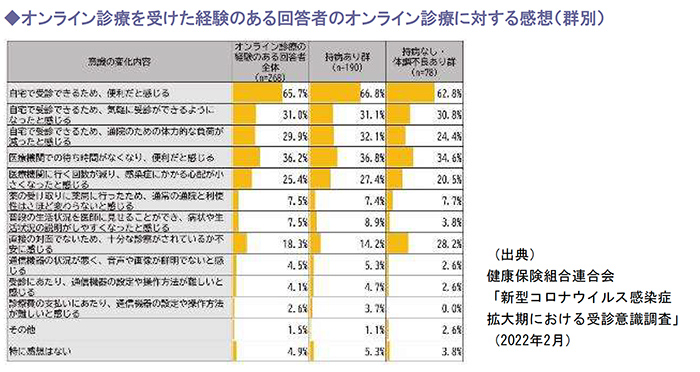
2.オンライン診療経験者の6割以上は便利であると感じている
オンライン診療を受けたことがある回答者に対して、オンライン診療の受診に対する感想や考えを聞いたところ、「自宅で受診できるため、便利だと感じる」という回答が全体の65.7%を占めていました。
また、「医療機関の待ち時間がなくなり、便利だと感じる」という回答は全体の36.2%を占め、以前から医療機関の課題となっていた待ち時間対策の解消に繋がっており、患者にとっても利便性が高いと感じられたようです。
さらに、オンライン診療は人との接触がない、若しくは接触機会の減少に繋がるため、患者心理として、感染症への不安軽減にも効果があります。
「かかりつけ医」を必要と考えている回答者のうち、オンライン診療を利用したいと考えている割合は全体で55%、20歳代から50歳代の現役世代では全体より高い割合を占めていました。

3.国はオンライン診療促進とかかりつけ医機能強化へ
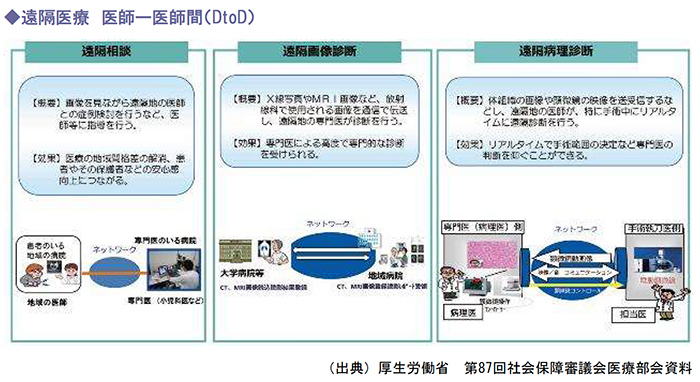
1.オンライン診療など、遠隔医療の推進
「オンライン診療の適切な実施に関する指針」の定義では、遠隔医療とは「情報通信機器を活用した健康増進、医療に関する行為」としています。
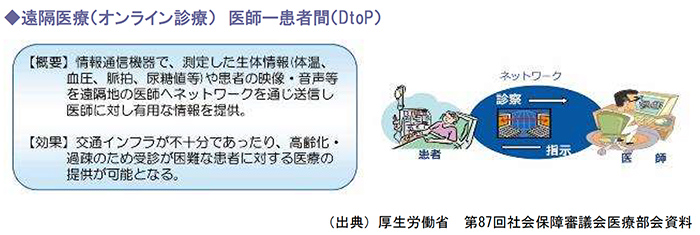
政府は、遠隔医療の活用により、離島など医療資源が十分でない地域においても、必要な医療の提供が可能となることから、遠隔医療に用いるICT機器の導入支援について、関係省庁が実施する関連施策とも連携しつつ、都道府県を通して一層の遠隔医療の活用促進に取組んでいます。
オンライン診療については、2018年3月に「オンライン診療の適切な実施に関する指針」を策定、2020年4月にコロナ禍の特例的措置として初診からのオンライン診療を可能としました。
また、オンライン診療の実施状況を踏まえ、2022年1月に指針を改訂し、初診からのオンライン診療の要件を緩和し、より活用しやすい状況となりました。
2.外来医療の課題と課題解決に向けた取組
(1)外来医療の機能の明確化・連携
患者の医療機関の選択に当たり、外来機能の情報が十分得られず、また、患者に大病院志向がある中、一部の医療機関に外来患者が集中し、患者の待ち時間や勤務医の外来負担等の課題が生じています。
コロナ禍においては、政府は、発熱したらまずかかりつけ医に相談するよう呼びかけましたが、対処法が不明な感染症であること等の理由から、発熱患者の診療を断るクリニックが急増し、結果として感染症対応が可能な中核病院に患者が集中し、救急医療などに「医療崩壊」を招いてしまうということがありました。
また、人口減少や高齢化、外来医療の高度化等が進む中、かかりつけ医機能の強化とともに、外来機能の明確化・連携を進めていく必要があると考えられています。
こうした中、政府は改革の方向性として以下の取組を行っています。
患者の流れがより円滑になることで、病院の外来患者の待ち時間の短縮や勤務医の外来負担の軽減、医師の働き方改革に寄与すると考えられています。

クリニック経営においては、医療機関間の連携を深め、開設する地域の医療ニーズを把握しておく必要があります。
(2)地域における外来医療機能の不足・偏在等への対応
外来医療については、無床診療所の開設状況が都市部に偏っていること、クリニックにおける診療科の専門分化が進んでいること、救急医療提供体制の構築等の医療機関間の連携の取組が、個々の医療機関の自主的な取組に委ねられていること等の状況にあります。
それを踏まえ、「医療従事者の需給に関する検討会 医師需給分科会 第2次中間取りまとめ」において、外来医療機能に関する情報の可視化、外来医療機能に関する協議の場の設置等の枠組みが必要とされ、また、医療法上、医療計画において外来医療に係る医療提供体制の確保に関する事項(以下、「外来医療計画」)が追加されることとなりました。
都道府県は、外来医療計画について、2020年度からの4年間を最初の計画期間として、2019年度中に外来医療計画を策定しています。
外来医療に係る医療提供体制は比較的短期間に変化しうることから、2024年度以降は外来医療計画を3年ごとに見直すこととしています。
自院の開設する地域の外来医療計画を確認すると、地域で不足する医療機能の現状や課題、在宅医療の現状や課題等が記載されており、いつでも確認することができます。
3.かかりつけ医機能の強化に向けた動向
かかりつけ医機能については、日本医師会、四病院団体協議会合同提言(平成25年8月)において、患者の生活背景を把握し、適切な診療及び保健指導を行い、地域の医師、医療機関等と協力して解決策を提供する、日常行う診療の他に、健康相談、健診・がん検診、母子保健、学校保健、産業保健、地域保健等に参加するとともに、保健・介護・福祉関係者との連携を行う、在宅医療を推進する、などが示されています。
かかりつけ医機能が強化されることで、生活全般や予防の視点も含めて継続的・総合的
な診療が行われることなどが期待されています。

4.患者意識の変化とオンライン化を見据えた経営
1.コロナ禍を機にかかりつけ医の必要性が高まる
(1)かかりつけ医・医療機関の有無
受診意識調査結果によると、かかりつけ医がいると回答した割合は全体の40.4%で、かかりつけ医がいる、または医療機関があると回答した割合は80.7%を占めています。
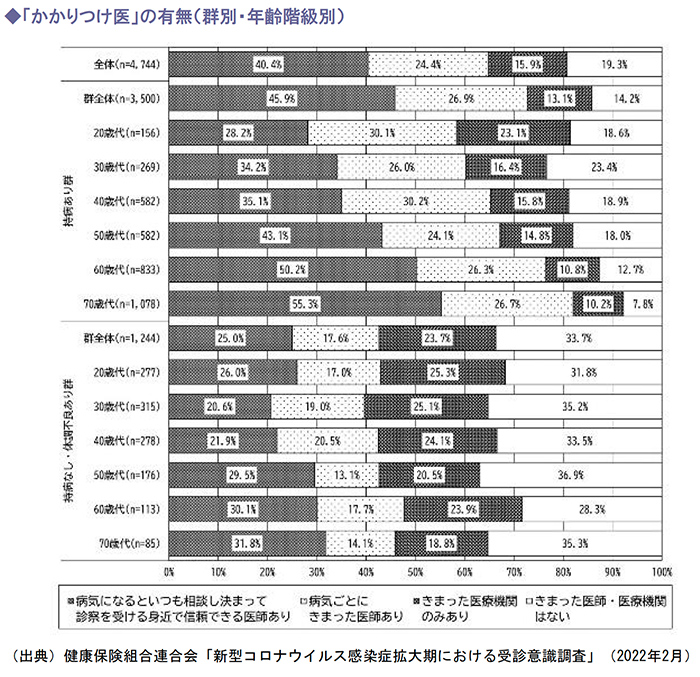
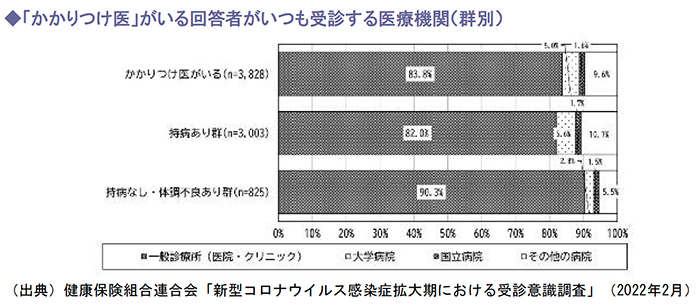
次に、かかりつけ医がいると回答したなかで、いつも受診する医療機関の構成割合を見ると、「一般診療所(医院・クリニック)」が83.8%と最も多い結果となりました。
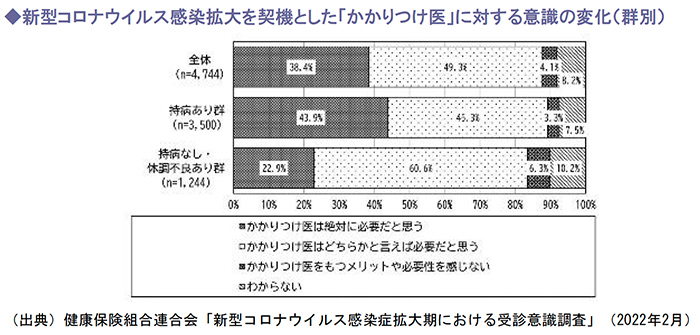
(2)かかりつけ医に対する意識の変化
新型コロナウイルスの感染拡大を契機とした、「かかりつけ医」に対する意識の変化を見ると、「かかりつけ医はどちらかと言えば必要だと思う」が49.3%で最も多く、次いで「かかりつけ医は絶対に必要だと思う」が38.4%で、全体の約9割が「かかりつけ医」の必要性を感じていることがわかりました。
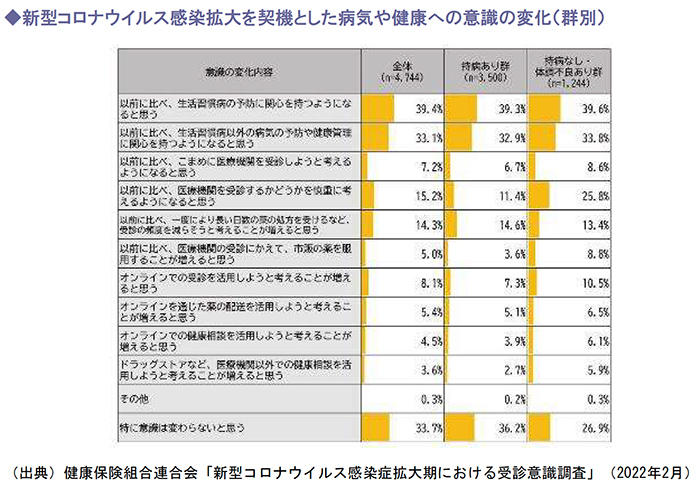
2.コロナ禍を機に健康への意識が高まっている
新型コロナウイルスの感染拡大を契機とした病気や健康への意識の変化を見ると、持病あり群では「以前に比べ、生活習慣病の予防に関心を持つようになると思う」が39.3%で最も多く、次いで「特に意識は変わらないと思う」が36.2%、「以前に比べ、生活習慣病以外の病気の予防や健康管理に関心を持つようになると思う」が32.9%という結果でした。
一方、持病なし・体調不良あり群では「以前に比べ、生活習慣病の予防に関心を持つようになると思う」が39.6%で最も多く、次いで「以前に比べ、生活習慣病以外の病気の予防や健康管理に関心を持つようになると思う」が33.8%、「特に意識は変わらないと思う」が26.9%という結果が出ています。
3.患者意識の変化とオンライン化を見据えたクリニックの方向性
患者の高齢化が進んでいる一方、働き手の減少による医療従事者の減少が見込まれている中で、マンパワーに大きく依存する医療提供体制の見直しや、医療提供の効率化が絶対的に必要な状況です。
クリニックにおいてもICTを活用してなるべく自動化を図る取組や、効率化に向けた改革が求められています。
直近では、オンライン資格確認システムの導入やWEB問診システムの活用等が話題となっています。
オンライン診療についても、活用に向けた整備が進められ、採用する医療機関や利用患者も増えてきました。
オンライン診療の利用状況を見ると、若い世代に多いことから、今後も需要は増え続けることが予想され、導入に向けた検討が必要です。
一方、現在の高齢者層は対面による診療を求めている人が多く、かかりつけ医の必要性も高まってきています。
特に、持病を抱える高齢者層については信頼関係が重要で、病気だけを診るのではなく、患者の健康状態を継続的にサポートする体制が求められています。
■参考資料
厚生労働省:第7回 第8次医療計画等に関する検討会資料
第87回社会保障審議会医療部会資料
健康保険組合連合会:新型コロナウイルス感染症拡大期における受診意識調査(2022年2月)




