
- 外来医療・在宅医療を取り巻く課題
- かかりつけ医機能強化の推進と報酬上の取組
- 今後の需要増を見据えた在宅医療の展望
1.外来医療・在宅医療を取り巻く課題
1.外来医療をとりまく環境とかかりつけ医機能強化に関する課題
外来医療の現状として、高齢化の進展により、複数の慢性疾患を抱える高齢者が増加しています。
かかりつけ医機能を担う医療機関においては、予防や生活全般に対する視点も含め、継続的・診療科横断的に患者を診るとともに、必要に応じて適切に他の医療機関に紹介するなど、かかりつけ医機能を強化していくことが課題となっています。
新型コロナウイルス感染症への対応でも、高齢者や基礎疾患を有する者は重症化するリスクが高いと報告されており、生活習慣病等に継続的・ 総合的に対応する、かかりつけ医機能の重要性は高いと考えられています。

2.かかりつけ医機能の普及に向けた取組
かかりつけ医機能の普及に向けた取組は、医療関係団体を中心に進められています。
地域において主にかかりつけ医機能を果たし、地域包括ケアシステムの一翼を担っている医療機関があり、医療機能情報提供制度もありますが、患者の視点から見れば、かかりつけ医機能のイメージは様々です。
また、医療機関を選択するに当たっては、外来機能の情報が十分得られている状況とは言えません。
こうした中、厚生労働省では、2021年度予算において「かかりつけ医機能の強化・活用にかかる調査・普及事業」として46百万円の事業を展開しています。

3.在宅医療を取り巻く課題
在宅医療の需要は、「高齢化の進展」や「地域医療構想による病床の機能分化・連携」により大きく増加する見込みです。
在宅医療需要が伸びる一方で、高齢化を支える生産年齢人口の割合は年々減少していくことが見込まれています。
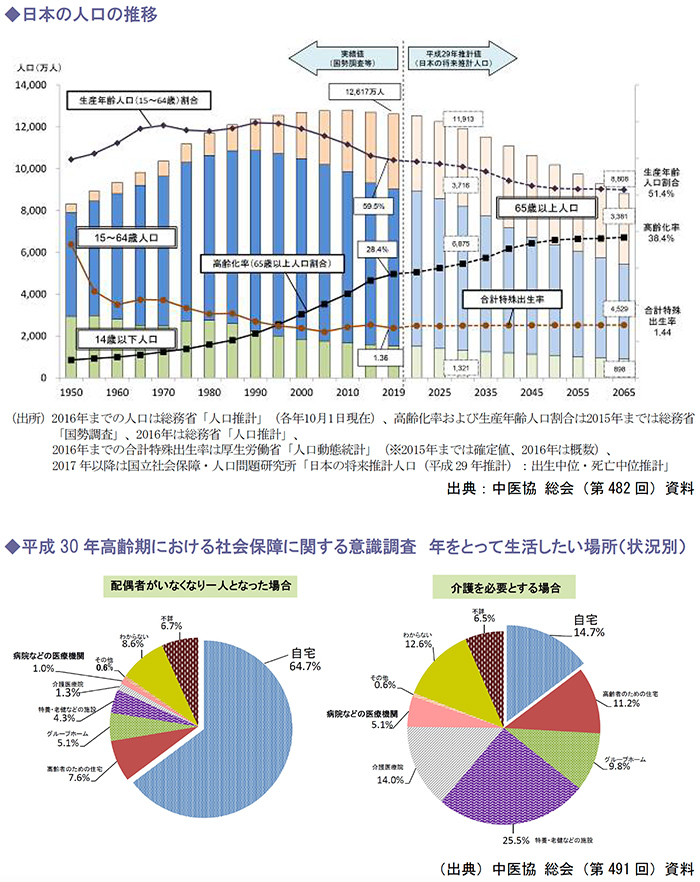
上記の厚生労働省「平成30年高齢期における社会保障に関する意識調査」結果から、年をとって生活したい場所として「自宅」を選択している割合が高いことがわかります。
こうした患者意識の側面から見ても在宅での生活、在宅での医療需要が高まっており、国として在宅医療の提供体制を整備することが大きな課題となっています。
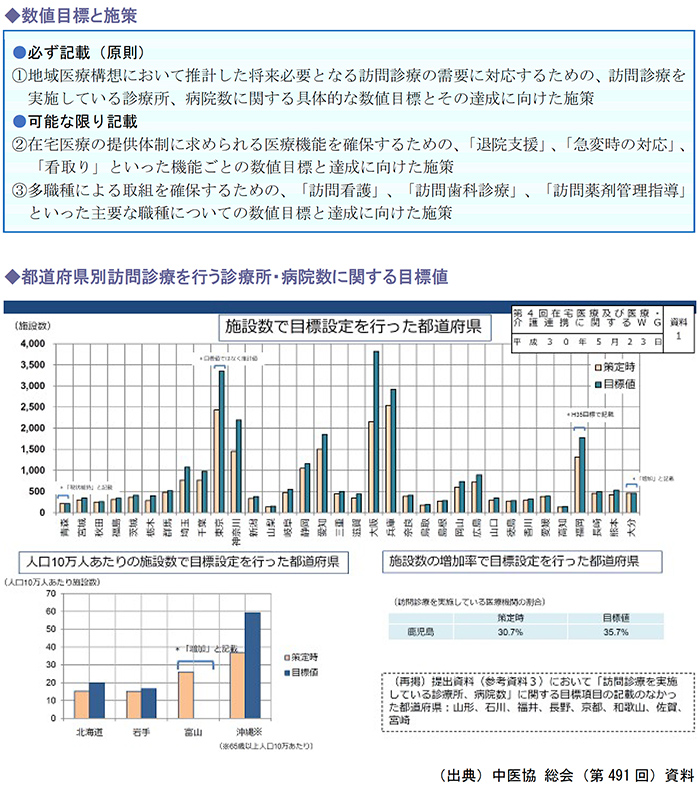
4.医療計画で在宅医療の提供体制を数値目標を設定
伸びる在宅医療に対応するため、国はこれまでに第7次医療計画において、在宅医療の提供体制を着実に整備するための実効的な数値目標と施策を記載要件としました。
都道府県ごとの訪問診療を行う診療所・病院数に関する目標設定については以下のとおりで、比較的都市部において訪問診療を行う診療所・病院数が不足しているようです。
次期医療計画においても在宅医療提供体制の確保は重要テーマと考えられています。
2.かかりつけ医機能強化の推進と報酬上の取組
1.かかりつけ医機能強化の推進に向けた研修制度
かかりつけ医機能を維持・向上させるための研修として、2016年4月1日から「日医かかりつけ医機能研修制度」が実施されています。
「日医かかりつけ医機能研修制度」の概要は以下のとおりとなります。
3年間で基本・応用・実地、全ての研修要件を満たした場合、都道府県医師会より、修了証書または認可証が発行されます。

2.かかりつけ医機能強化推進に向けた診療報酬上の取組
現在、かかりつけ医機能に関する評価として、「地域包括診療料・地域包括診療加算」があります。
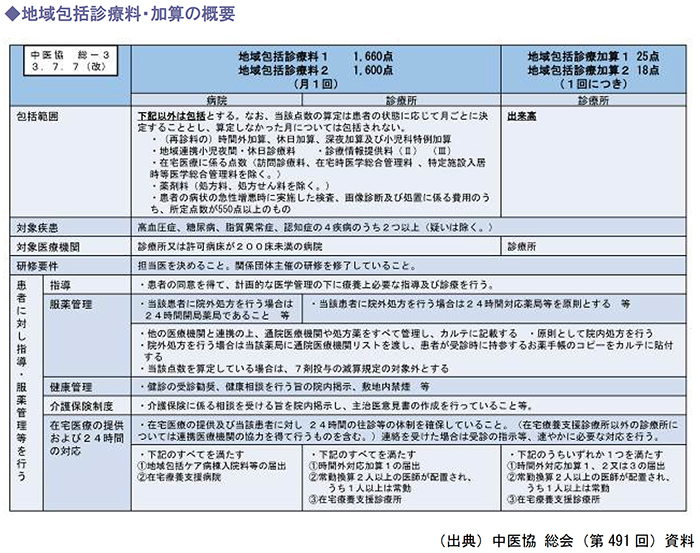
かかりつけ医機能に関する評価として創設された報酬ですが、届け出医療機関数・算定件数は施設基準が厳しいことなどが原因で伸び悩んでいる状況です。
例えば、慢性疾患指導に係る適切な研修を修了した医師の配置、対象患者に対し院外処方を行う場合の「24時間対応薬局」との連携、在宅医療の提供体制・連携体制の確保などが施設基準において満たすことが困難な要件となっているようです。
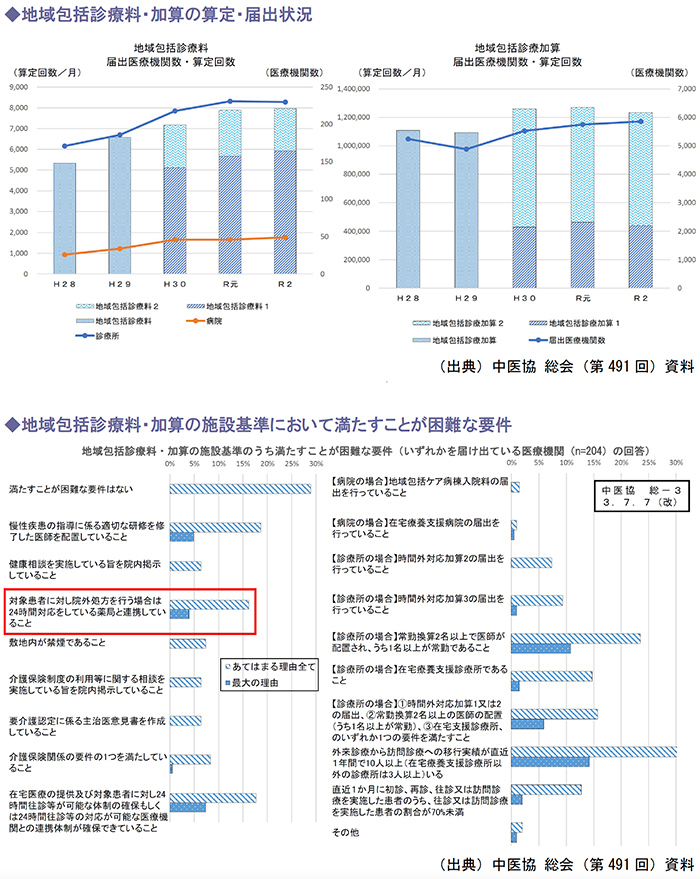
このうち、24時間対応薬局との連携については実質的・実体的に24時間の薬剤提供が可能な状況であることを前提に、要件緩和に向けた議論が進められています。
また、地域包括診療料・加算では、高血圧症、糖尿病、脂質異常症、認知症のうち2つ以上を抱える患者が算定対象となりますが、高齢化が進展する中で、慢性腎臓病患者や心不全患者の管理においても、かかりつけ医が役割を果たすことが求められていることを踏まえ、算定対象疾患とするか検討されています。
加えて、予防接種に対する相談も算定要件化することが検討されています。
3.小児かかりつけ医機能強化推進に向けた診療報酬上の取組
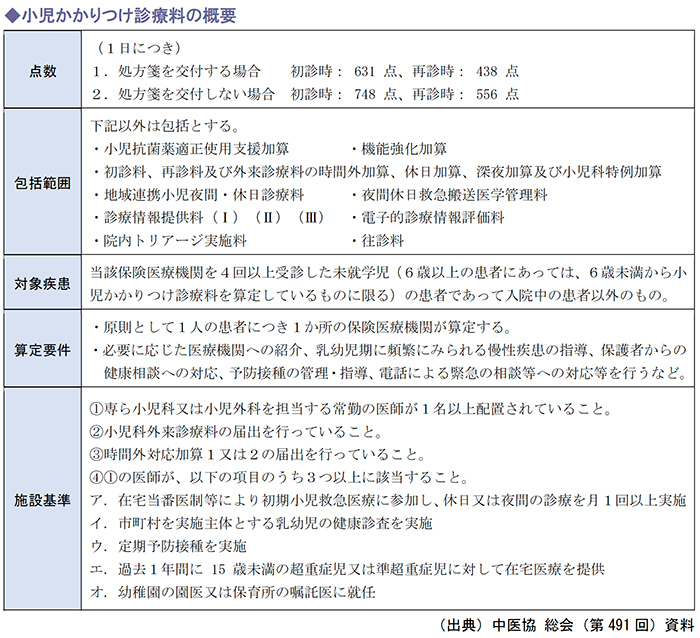
小児かかりつけ医機能に関する評価としては「小児かかりつけ診療料」があります。
小児かかりつけ医機能を推進する上での課題として、小児かかりつけ診療料の届出有無に関わらず、24時間対応を行うことが難しい、負担が大きいことが大きな要因の一つであると考えられています。
次期診療報酬改定では、24時間対応について、自院のみならず複数クリニックによる連携対応でも算定可能とするなど、要件の緩和について話が進められています。
3.今後の需要増を見据えた在宅医療の展望
1.在宅医療の現状と需要増に対する国の対応
在宅医療の体制については、都道府県が策定する医療計画で定め、地域の実情を踏まえた課題や施策等を記載しています。
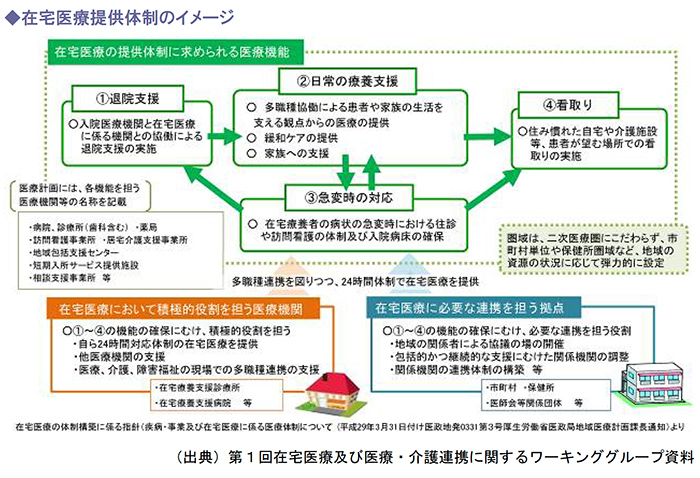
現在、2024年度からスタートする第8次医療計画に向けて、「在宅医療及び医療・介護連携に関するワーキンググループ」では、多職種による在宅医療提供体制や地域性を踏まえた在宅医療提供体制、災害対応や介護との連携を含めた今後の在宅医療のあり方について検討されています。
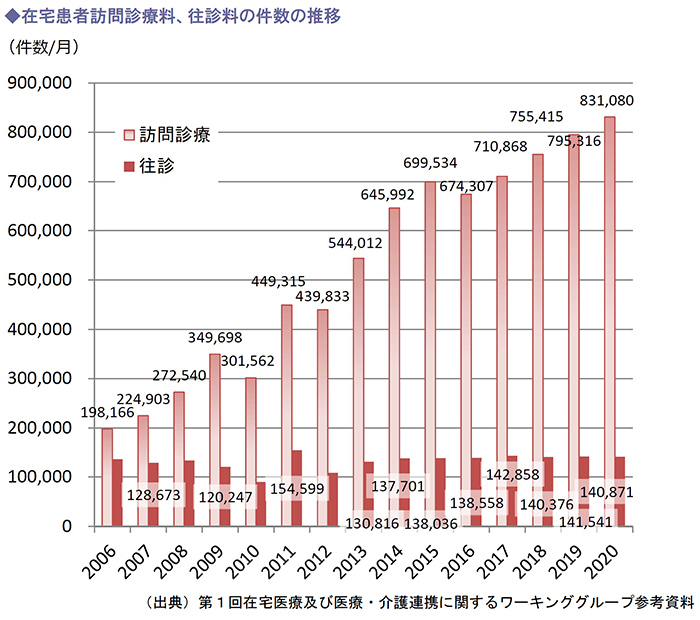
在宅医療の需要は高齢化の進展とともに増加しています。
在宅患者訪問診療料等の件数の推移を見ると、往診料の件数は横ばいであるのに対し、訪問診療料の件数は大幅に増加していることがわかります。
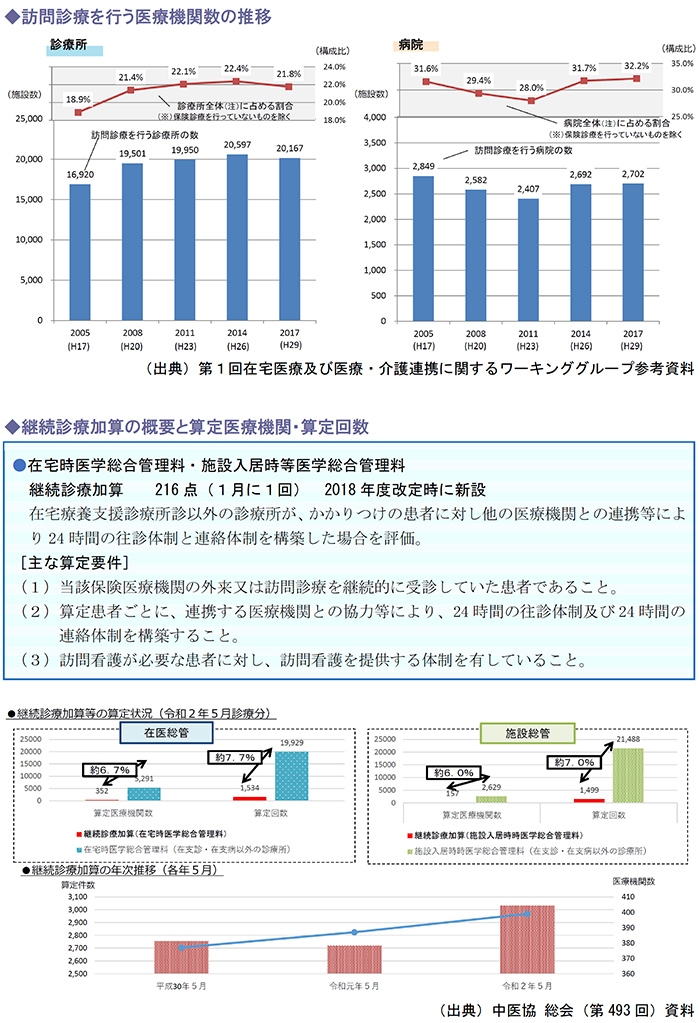
一方、在宅医療の提供体制については、下記の訪問診療を行う医療機関の推移を見ると、需要に対して供給側の医療機関はあまり伸びていないことが窺えます。
こうした現状もあり、在宅医療の提供体制を充実させることが喫緊の課題となっています。
在宅医療の提供体制の確保に向けては、在宅療養支援診療所以外のクリニックがより在宅医療に取り組めるよう、2018年度診療報酬改定で「継続診療加算」が創設されました。
しかし、継続診療加算の算定医療機関は400件強、算定回数は3000件強で、在宅時医学総合管理料・施設入居時等医学総合管理料の算定回数のうち、継続診療加算の算定回数は約7%程度にとどまり、在宅医療の提供体制が充実してきたとはいえない状況です。
こうした中、次期診療報酬改定では、継続診療加算を見直し、在宅医療に参加する医療機関を増やせるかどうか注目されています。
2.外来を担当する医師と在宅を担当する医師の連携強化・推進
例えば、外来を受診していた患者が在宅医療を受けることとなった場合、在宅医療を行っていない医療機関においては主治医が交代することがあります。
こうした場合、移行のタイミングが遅くなると、患者が抱える医療・介護等の課題が複雑化、不可逆化する可能性が高くなります。
外来から在宅への移行に当たっては、以下のような調整が具体的に必要となることが想定されますが、その調整内容は外来・在宅いずれにおいても求められる内容となります。
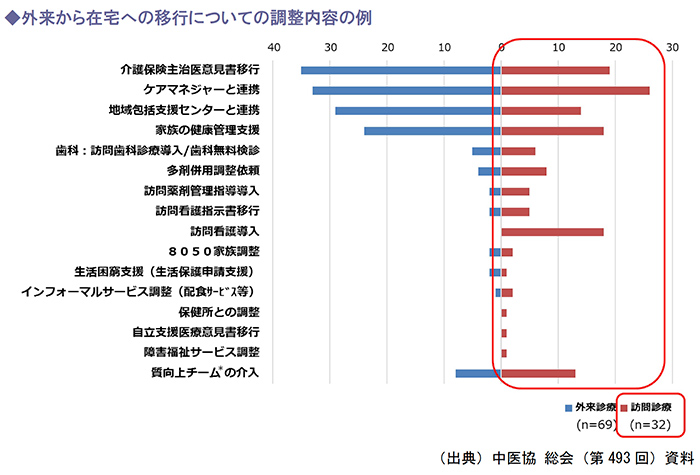
こうしたケースを解消し評価するための参考となる診療報酬として、入院時支援加算や退院時共同指導料などが既に設定されており、新たに、外来担当医と在宅担当医が連携した指導等を診療報酬上で評価することについては前向きな議論が行われています。
今後の自院の方向性として考えられることは、先ず、自院の開設する地域の医療計画等を確認し、求められていることを把握し、地域でのかかりつけ医機能を強化することです。
そして、来年の診療報酬改定の動向を見て、可能であれば在宅医療に参加し、看取り対応までできると自院のポジションは確立されます。
在宅医療需要は今後も増え続くことが見込まれるため、どのような形でも在宅医療に関わることが重要です。
■参考資料
厚生労働省:第8次医療計画等に関する検討会資料
中医協 総会資料
在宅医療及び医療・介護連携に関するワーキンググループ資料




