1.第6次医療法等改正法案の概要
1.医療サービス提供体制の現状と課題
高齢化の進展によって、日本における医療・介護サービスの需要は今後も大きく増大することが見込まれています。
これらのニーズに不足なく対応するためには、医療サービスをより効果的、かつ効率的に提供していく必要があるとされ、将来の医療提供体制のあり方に関する議論や検討が続けられてきました。
現在の日本における医療サービスについては、次のような課題が挙げられています。

2.医療法等改正法案の全体像 ~12項目
厚生労働省は、本年6月20 日に議論・検討が続けられてきた医療法等関連法の改正案の概要について、社会保障審議会医療部会に提示しました。
急速な少子高齢化の進展、人口・世帯構造や疾病構造の変化、医療技術の高度化や国民の医療ニーズの変化など、医療を取り巻く環境変化への対応として「社会保障・税一体改 革」(平成24年2月17日閣議決定)に基づく病院・病床機能の分化および強化、在宅医療の充実、チーム医療の推進等によって、患者個々の状態にふさわしい、良質かつ適切な医療を効果的・効率的に提供する体制の構築を目指すというものです。
前述した「医療サービス提供体制の現状と課題」として挙げられた点に対応する形で、これら課題解消をねらいとする12項目が示されています。

(1)医療法関係の改正の注目点
医療機関として、自院の医療提供体制に最も大きな影響を受けるのは、有床診療所を含め病院が有する病床の医療機能届出にかかわる改正だといえます。
同時に、今回の第6 次医療法等改正における重視された点でもあるでしょう。
病院や病床機能の分化・強化は、とりわけ介護保険制度の創設以降は、介護分野との線引きと併せて、近年検討され取り組まれてきた課題です。
一時は崩壊と評された地域医療体制を維持するため、地域をひとつの医療ネットワークとして位置づけ、各医療機関の特性を活かした機能分化を促して、相互の連携により患者が住み慣れた地域で、自分の状態にふさわしい医療を受けられる体制づくりを目指しています。
今回の医療法改正は、医療提供体制の改革に関するこれまでの議論を踏まえ、充実し重点化すべき適切な医療を効率的に提供するために法律に位置付けるべき事項が挙げられたものです。
(2)その他の関連法令の改正の方向性
医療法以外の関連法令についての改正は、社会における医療に対するニーズ変化や、医療技術の進展と期待、効率性の検討内容などが反映されています。
特にチーム医療の推進を図るため、医療関連資格の根拠法の改正が予定されています。
いずれも安全性と質を確保したうえで、業務範囲を拡大する方針であり、機能の強化と効率化をともに実現しようとする趣旨がうかがえます。
3.改正法施行までのスケジュール
本年8月21日に設置期限を迎える社会保障制度改革国民会議の最終報告は、同月上旬に提出される見込みとなっています。
これにあわせて、同国民会議での医療・介護サービス提供に関する議論も踏まえながら、社会保障審議会医療部会での取りまとめが進んでおり、厚生労働省は、医療法ほか関連法令の改正法施行時期もにらみつつ、今秋の臨時国会へ提出を目指しています。
2.病院・病床機能の分化と連携の推進
1.地域における病床の機能分化と連携のあり方
現在の性・年齢階級別の医療サービス利用状況を将来に投影した場合、1日当たりの入院患者数は133万人から162万人(2025年)に増加する見込みです。
このニーズに対応するために必要な病床数を試算すると、一般病床107万床から129万床に、また病床総数で は166万床が202万床にまで急増します。
しかし日本は諸外国に比べて人口あたり病床数は多いものの、医師数が少ないという課題を抱えており、十分な必要病床数の増加は非現実的だといえます。
そのため、医療資源を効果的かつ効率的に活用してため、病床の機能分化を進め、機能に応じた資源投入を図ることによって、入院医療全体の機能強化と在宅利用等の充実を図ることが必要としました。
これら対応策に向けた体制構築が、医療法改正の重点となっています。
具体的には、次のような改正点が予定されています。

(1)機能分化を推進するための仕組み
社会保障制度改革国民会議(以下、「国民会議」)では、求められる医療機関の機能分化推進策として、次の点を挙げています。
これらに対応する形で、医療法上に定めを置いて、都道府県だけでなく国、病院および有床診療所の役割や、国民・患者の責務を規定するという改正案が示されています。

上記(2)の都道府県が定めた地域医療ビジョンは、地域に相応しくバランスのとれた医療機能の分化・連携を推進する趣旨であり、地域の医療計画に新たに盛り込み、さらなる機 能分化を促すことが期待されています。
(2)医療機関が報告する医療機能の概要
地域医療ビジョンの策定に当たっては、地域の医療需要の将来推計とともに、各医療機関から報告された情報等を活用するとされており、医療機関は自院の病床の医療機能の現状と今後の方向性を選択し、病棟単位で報告することが求められることとなり、その制度の詳細は検討が続けられているところです。
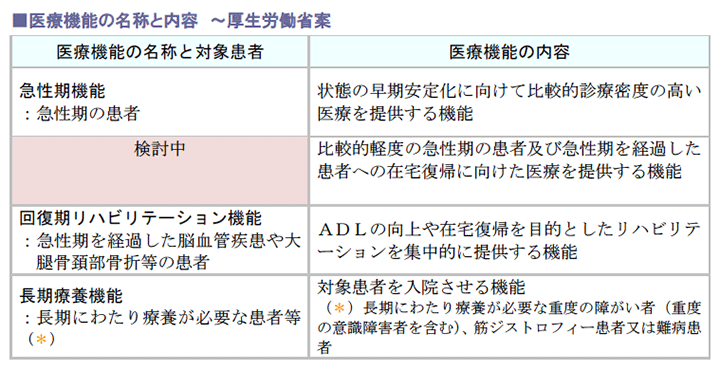
その医療機能区分案は、先に5区分(亜急性期・地域多機能が追加)が示されたものの異論が相次ぎ、現在は、次のように4区分に見直して提示されています。
なお、新たな区分の名称については、検討中のため未定です。
2.在宅医療・介護の推進施設強化
可能な限り、住み慣れた地域で必要な医療・介護サービスを受けつつ、安心して自分らしい生活を実現できる社会の基盤として、国民の希望に応える療養の場の確保は最優先課題です。
さらに、在宅医療・介護の推進に向けた各種施策として、制度的対応の一つに医療法の改正があります。
具体的には、医療計画において、5疾病5事業と同様に在宅医療についても「達成すべき目標、医療連携体制」に関する事項の記載を義務付けることとするほか、在宅医療の法的位置づけを含めて、医療法上で改正がなされる方向です。
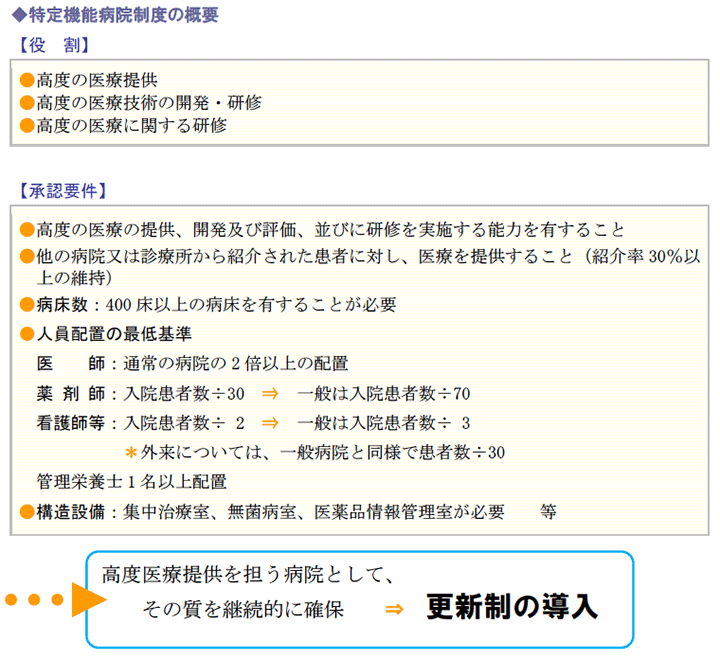
3.特定機能病院に対する評価の導入
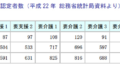
特定機能病院制度とは、医療施設機能の体系化の一環として、高度医療の提供、高度の医療技術の開発及び高度医療に関する研修を実施する能力等を備えた病院について、厚生労働大臣が個別に承認するもので、全国で承認を受けている病院は、86病院です(平成25年4月1日現在)。
承認要件のハードルが高く、全国でも大学病院等の一部の高機能病院が承認を受けるのみであるほか、本来期待されている機能を継続して果たしていると認められる項目であるかどうかも含めて、社会保障審議会医療部会において、特定機能病院のあり方について検討が行われ、改正法案において承認要件の見直しが実施される方向です。
さらに、その質を継続的に確保するために、医療法を改正して更新制度の導入が予定されています。
3.地域医療の今後を支える人材確保策
1.実情に応じた医師・看護職員の確保を図る施策
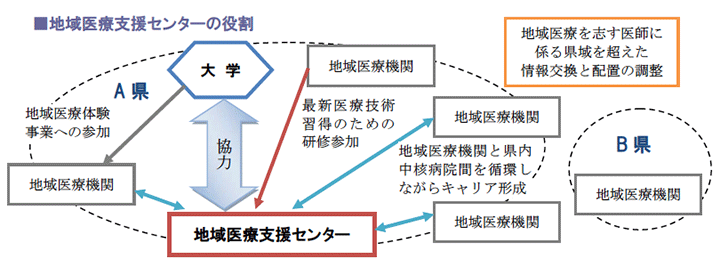
(1)医師 ~地域医療センター(仮称)の設置
地域医療の担い手不足の問題には、医師の地域偏在(都市部への医師の集中)という問題が指摘されますが、その背景として、高度・専門医療への志向や都市部の病院に戻れなくなるのではないか、という将来への不安があるといわれます。
そのため、都道府県に責任を持たせ、医師の地域偏在解消に取り組む施策として、キャリア形成支援と一体となって医師不足病院の医師確保支援等を行う機関として、地域医療支援センターの設置の努力義務規定を創設する予定です。
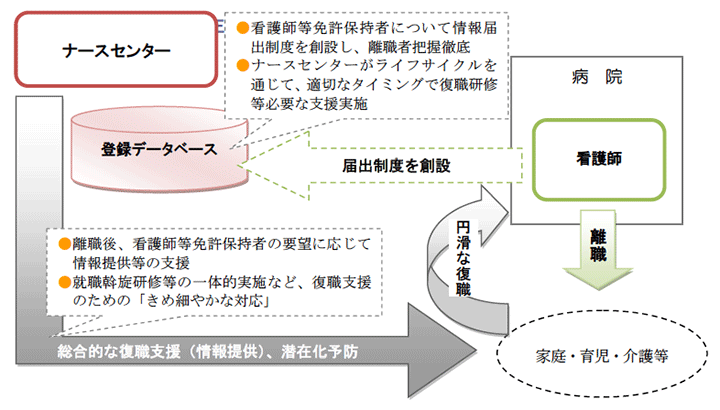
(2)看護職 ~復職支援のための届出制度等
看護職員については、抜本的な確保対策が不可欠であるとの認識により、新たな有資格者の創出と並行して、離職中の者も含め個々の看護師免許保持者の状況を的確に把握したうえで、それぞれのニーズを踏まえた研修、情報提供、相談および職業紹介等への支援を実施していく仕組みや、働きやすい職場づくりによる離職防止の徹底等の取り組みが必要です。
まずは、看護職員の復職支援強化策として、下記2点の取り組みが挙げられています。

これらは、看護師等人材確保法の改正によって実現を目指しています。
医療機関における勤務環境改善への施策人材不足のため、日常業務で疲弊する医療スタッフの離職が問題視されたことで、医師や看護師等を含む、医療関連職種の勤務環境を改善することにより、医療安全の確保及び医療の質の向上を図ることが必要とする考え方から、医療法等において新たな機関として「医療勤務者環境改善支援センター(仮称)」の設置と支援方法を明記することが予定されています。

3.職種間の役割分担とチーム医療の推進
チーム医療の推進は、社会保障・税一体改革大綱(平成24年2月)において、「多職種協働による質の高い医療を提供するため、高度な知識・判断が必要な一定の行為を行う看護師の能力を認証する仕組みの導入などをはじめとして、チーム医療を推進する」と明記されています。
そのため医療法等改正には、看護師の特定行為に係る研修制度創設のほか、医療関係職種についても業務範囲の見直し等が行われる予定であり、これらによってチーム医療の推進を図るとしています。詳細については、チーム医療推進会議で検討が続けられています。
(1)特定行為に係る看護師研修制度の創設
チーム医療において、看護師が果たす役割は大きいものであることから、その推進を図るため、安全確保に十分に留意しつつ、看護師がその能力を最大限発揮できるような環境を整備するため、(1)高度な専門知識と技能とが必要な行為(特定行為)の明確化、(2)医師又は歯科医師の指示の下、プロトコールに基づき、特定行為を実施する看護師に係る研修制度の導入、の2点が進められ、医療法上に根拠づけられることになります。
(2)その他の医療関係職種の業務範囲や業務実施体制の見直し
看護師以外の医療関係職種についても、チーム医療を推進する観点から、業務範囲等の見直しが検討され、具体的には次のような職種について、関連法改正により推進されることとなります。
(1)診療放射線技師
診療放射線技師が実施する検査に伴い必要となる行為について、下記項目が新たに業務範囲に追加されます。

(2)歯科衛生士
歯科衛生士が、歯科医師の「直接の指導」の下に実施しているフッ化物塗布や歯石除去等の予防処置について、歯科医師との緊密な連携を図ったうえで実施することを認める方向で調整が進められています。
4.より良質で安全な医療提供体制の構築へ
1.医療事故に関する調査の仕組みの整備
(1)医療事故調査制度の基本的なあり方
医療事故に係る調査については、その仕組みのあり方の検討が進められてきました。
医療の質を向上させることを目的として、無過失補償制度の導入が議論されていた経緯から、その検討課題の一つとして、医療事故の原因究明及び再発防止の仕組み等とあり方について、平成24年2月に設置された「医療事故に係る調査の仕組み等のあり方に関する検討部会」において、基本的なあり方が取りまとめられたものです。
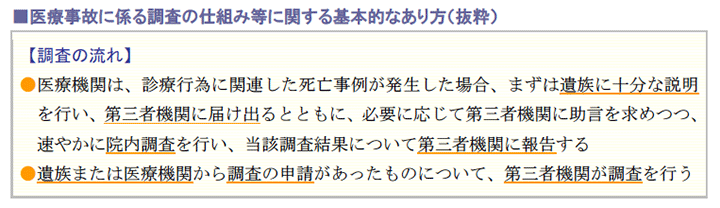
次期医療法等改正において、医療機関が求める院内調査の流れや第三者機関に関する定めが明示されることになります。
この中には、医療機関が第三者機関の調査に協力すべきである旨も明記される予定です。
(2)医療事故調査制度の仕組みと第三者機関の役割
新たな調査制度において重要な役割を果たす第三者機関については、「独立性・中立性・透明性・公正性・専門性を有する民間組織」として、全国で1カ所のみ設置されます。
対象となる事案については、まず医療機関自らが院内調査を行うものとし、その調査報告書に係る確認や検証、分析を第三者機関が実施します。
また、第三者機関が調査を行うに当たっては、案件ごとに各都道府県の「支援法人・組織」と一体となって実施することとされ、作成された調査報告書は遺族及び医療機関に交付されることになります。
さらに、これらは医療事故に関わった医療関係職種の過失を認定するためではなく、あくまで原因究明と再発防止を目的とするものであることが強調されています。
2.臨床研究中核病院(仮称)の位置づけ
社会からのニーズに応えるため、先進医療を支え、難病を治療する革新的医薬品・医療機器の開発などには、質の高い臨床研究が必要です。
そのため、国際水準の臨床研究や医師主導治験の中心的役割を担える体制(人員・設備等)を有する病院を「臨床研究中核病院(仮称)」として、次期改正で医療法上に位置付けることが明らかとなっています。
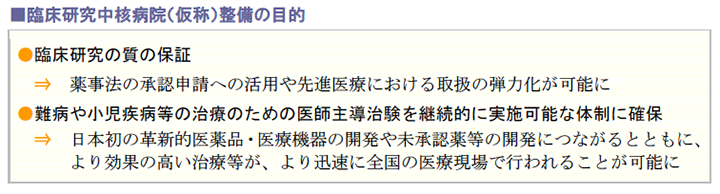
(1)臨床研究中核病院の主な機能
新たに医療法上に位置付けられる臨床研究中核病院は、次のような機能を持たせることとしています。
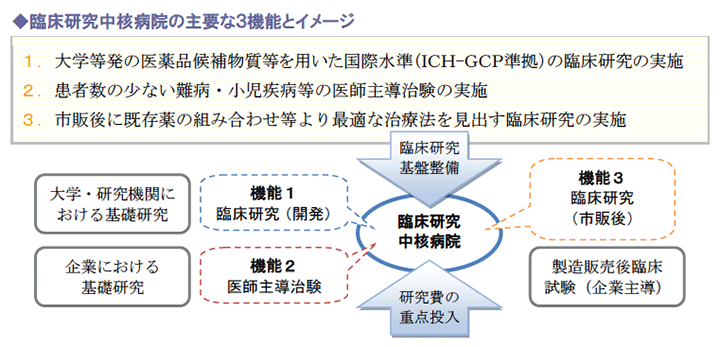
臨床研究基盤としての体制整備を進める中で、既に予算事業として「臨床研究中核病院」が平成24 年度から5カ所、同25年度よりさらに5カ所を整備しており、このうち今後法令に規定する一定の基準を満たした病院については、「医療法上の臨床研究中核病院」として承認される方針です。
3.その他関連法にかかる改正案の概要
(1)外国医師の臨床修練制度の見直し
外国における医師資格を持つ者に対する臨床修練制度は、昭和62年の制度施行から20年以上が経過し、十分な臨床教育が受けられない可能性や、受入病院・当事者ともにその運用の実態にそぐわない部分が顕在化しています。
そのため、あくまで一定の目的の場合に医師法特例を認めるという前提のもとで、次のような見直しが行われる方向です。

(2)歯科技工士国家試験の見直し
昭和57年の歯科技工士法の一部改正により、歯科技工士免許が都道府県知事免許から厚生労働大臣免許(当時、厚生大臣免許)になりましたが、実技試験を実施する都合により、当分の間は歯科技工士養成施設の所在地の都道府県指示が行うこととされました。
この点について、社会や歯科技工士を取り巻く状況の変化に伴い、歯科技工士国家試験を国が実施するよう、歯科技工士法を改正することとなっています。
指定試験機関や指定登録機関などで試験・登録事務を行えるよう、併せて改められます。
(3)持分なし医療法人への移行促進
第5次医療法改正により医療法の本則となった持分なし医療法人への移行は、十分に進んでいるとは言い難い状況であるため、第6次医療法等改正においても更なる移行促進策が検討されています。
「移行マニュアル」の活用周知や、税制措置、補助制度・融資制度についても、国民会議の議論等を踏まえて、引き続き検討が進められます。
法律への位置づけ(案)