1.次期診療報酬改定の動向と改定スケジュール
1.社会保障・税一体改革における次期改定の位置づけ
本年8月の社会保障制度改革国民会議報告書で示された提言を踏まえて、2014年診療報酬改定は、前回に引き続き「2025年モデル」の実現を目指す方向で検討が進められています。
また、次期改定は8%への消費増税と同時期に実施されるため、この増収分の振り分けに対する関心が高いところでもあります。
消費税引き上げに伴う増収分は、基本的に全て社会保障の充実と安定化に配分するというのが国の方針として示されています。
これらを全て診療報酬に反映させた場合、算定件数の増加で財政負担が増えるという懸念もあることから、新たに設置を目指している基金からの補助金との組み合わせによって、次期改定の財源が確保される見通しとなっています。

2.次期改定の視点と検討の方向性
(1)2014年改定 検討の方向性 ~重点課題と視点
次期診療報酬改定の方向性は、次のとおり基本的に前回改定を踏襲するものですが、その最大の課題は7:1病床の絞り込みです。

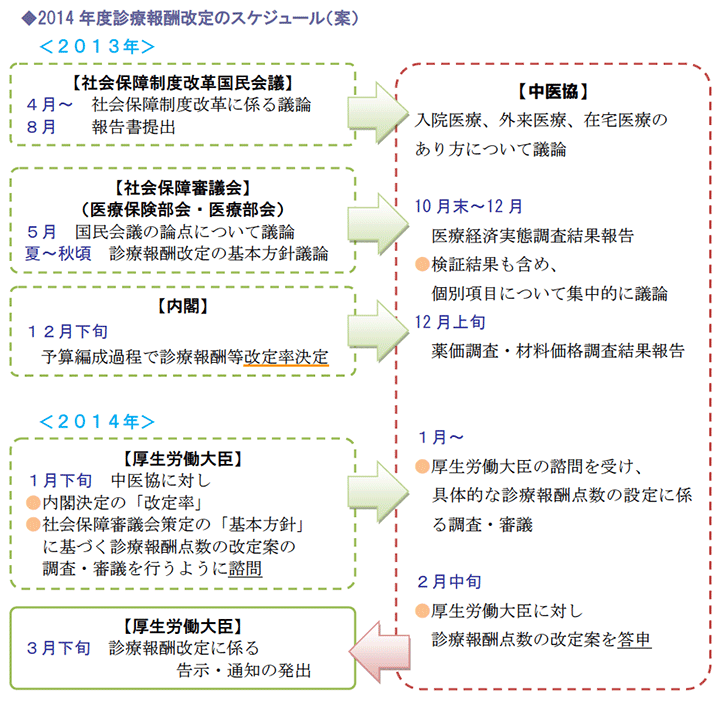
(2)次期診療報酬改定に向けたスケジュール
本年8月、社会保障制度改革国民会議の報告書が提出された点も踏まえて、次期診療報酬改定は2025年モデルに向けて、医療機能再編の移行を進めるための布石となる内容になる見込みです。
現在は、中央社会保険医療協議会(中医協)において、医療経済実態調査(実調)結果報告の検証をベースに、個別項目に関する議論が続けられています。
2014年診療報酬改定は、今後次のようなスケジュールで検討され、来年3月上旬には告示・通知が出される予定です。
2.入院医療をめぐる改定の方向性
1.絞り込みが進む急性期入院とDPC要件見直し
(1)機能に着目した評価による7:1病床
2025年モデルによれば、高度急性期の担い手として位置づけている病床は18万床ですが、現在の7:1病床は約35万8000床にのぼります。
このため前回改定に続いて、7:1病床の絞り込みがより本格化されると予測され、具体的には7:1入院基本料をめぐって、(1)平均在院日数、(2)重症度・看護必要度、(3)その他新要件、の3分野にわたる見直しが行われます。

また、急性期入院については、在宅復帰をにらみ、入院中のADL低下や褥瘡の発生予防の観点から、入院早期のリハビリテーション推進にかかる評価も焦点となっています。
具体的には、PT・OTの病棟配置などが検討されています。
(2)2014年改定におけるDPC/PDPSの見直し
DPC/PDPS制度に関する改定は、(1)医療機関群について「Ⅱ群」の要件見直し、(2)機能評価係数Ⅱの見直し、が行われます。
(1)では「医師研修の実施」について要件を厳格化し、(2)の「データ提出指数」は減算要件の拡大、「効率性指数」では後発医薬品の使用割合を評価する仕組みが導入されることになります。
その他、入院期間リセットルールについても、同一傷病か否かの判断基準を見直す案(「医療資源を最も投入した傷病名」の一致)が検討されています。
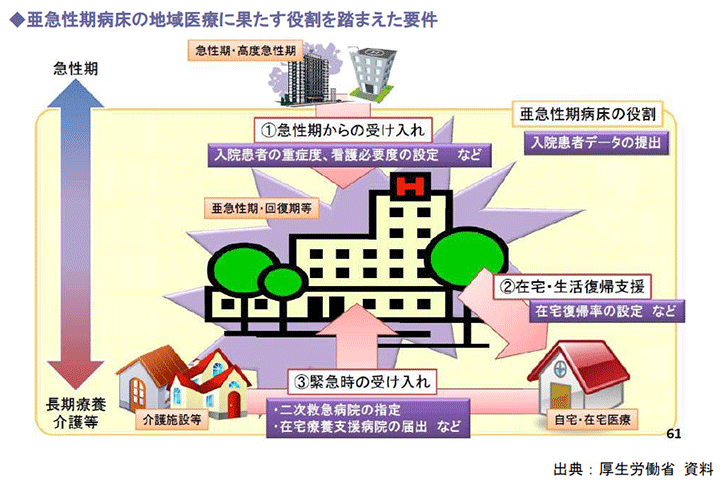
2.亜急性期と回復期リハビリテーション
亜急性期医療については、7:1病床の絞り込みと抱き合わせで見直しが進められると予測されています。
つまり、急性期を脱した患者の受け皿となる病床が不足している現状を改善し、高度急性期病院の病床稼働を高めるねらいがあるのです。
亜急性期病床を改めて定義しなおしたうえで、評価の拡充が検討されています。
(1)亜急性期は拡大の方向
新たな亜急性期入院医療管理料は、現行の病室単位から病棟単位の評価へ移行し、療養病床からの届出も認める方向で検討が進められています。
例えば、DPC算定病棟でも1 日入院単価が低く、在院日数が長めならば、DPC病棟の看護必要度アップ、平均在院日数短縮と効率性係数アップが図れることから、自院内病床機能分化には亜急性期病床が不可欠であるといえます。
(2)回復期リハビリテーションに関わる改定の検討
回復期リハ病棟のモデルとして位置づける回復期リハビリテーション病棟入院料1に関しては、リハビリ関連団体より、(1)休日リハビリテーション提供体制加算、(2)リハビリテーション充実加算、の二つの加算を入院料に包括し、これらを算定のための届出要件としたうえで点数引き上げ、というように見直しを求める要望書が提出されており、要件の厳格化の可能性があります。
また、診療報酬算定要件における廃用症候群の定義を拡大解釈することで、査定・返戻対象となってしまうケースが生じていました。
さらに、都道府県によってその解釈が異なる事態もあり、厚生労働省も問題視していたところです。
こうした事態を解消するため、リハビリ関連団体が廃用症候群の説明に次のような3点を追記し、定義を明確化し審査を厳格化、拡大解釈を原因とする査定・返戻を減らす方向で検討が進められています。

3.医療療養型病床の方向性
療養病棟の在宅復帰率は、自宅(34.7%)と特養を含む在宅系施設(11.3%)を合わせて46%という調査結果があります(日本慢性期医療協会による)。
一方、慢性期医療には、(1)回復期機能、(2)重度慢性機能、(3)在宅復帰機能、(4)がんの患者支援機能、(5)(身体疾患合併の)認知症機能、の5大機能があります(同協会)。
どの機能を担い、特化して実践していくのかが、療養型病院に求められている役割であり、経営の選択肢となっています。
医療療養型病床の今後は、急性期・在宅医療の後方支援機能を強化して、「急性期病院から頼りにされる療養型病院」となることが求められています。
前回改定に続いて、次期改定においても、急性期病院・在宅からの患者受入や、退院支援に取り組む病院を手厚く評価する方向で検討が進むとみられます。
3.外来・在宅医療に関する評価の拡充
1.外来と診療所に係る評価
(1)外来医療の役割分担と機能分化
社会保障制度改革国民会議の報告書には、一般的な外来受診は「かかりつけ医」に相談することを基本とするという明確な方向性が示されました。
このことから、外来医療提供体制は、相談機能を意識して整備する必要があります。

患者にとって身近な診療所や中小病院は、医療と介護を通じた包括的支援を提供する役割を、入院機能を強化する拠点病院・専門病院との間で、地域レベルでの連携強化によって分担していくことが求められています。
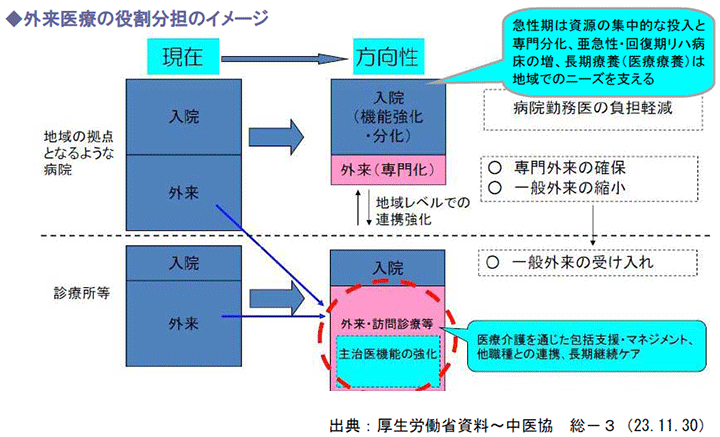
慢性疾患を持つ患者に継続的かつ全人的な医療を提供するために、専門的診療を提供する医療機関とその機能を分化し、連携させることで実現を図るというものです。
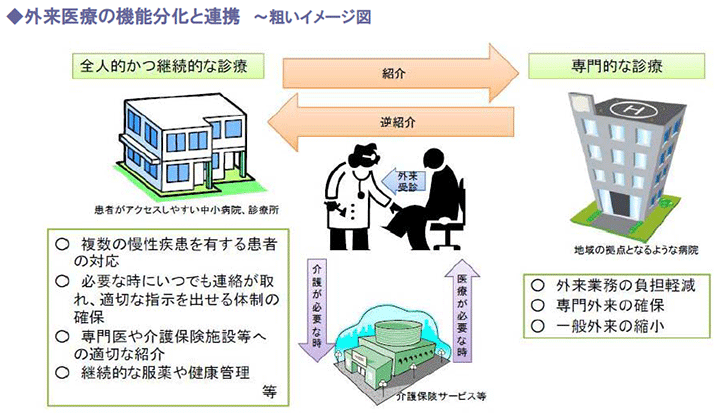
(2)主治医が果たすべき機能とその評価
本年10月9日中医協総会において、上記のような主治医機能(=かかりつけ医)の評価に関する議論が行われ、4つの機能と対象患者が示されました。
これを算定できるのは、診療所と200床未満の中小病院に限られます。

主治医機能は出来高報酬による評価が難しいため、包括報酬として新設されると見込まれます。
特に診療所の外来機能を地域包括ケアの担い手として期待し、これらに積極的に取り組む医療機関を評価することで、連携の強化などを促す意向もうかがわれます。
2.在宅医療関連評価の重視は継続
在宅医療や訪問看護分野は、近年の改定で評価拡充の方向が維持されていますが、現状には課題も指摘されており、地域包括ケアへの貢献をキーワードにした体系の見直しが検討されています。
(1)在宅医療の現状と見直しの方向性
2012年度改定で新設された「機能強化型」在宅療養支援診療所・病院は、点数を高く設定したことから、連携型での届出件数は多くなったものの、実績などに問題があるケースがみられるのが現状です。

(2)訪問看護ステーションに関する評価の見直し
訪問看護ステーションの数、および利用者は増加していますが利用者ニーズも24時間対応や重症化対応、頻回訪問などに拡大してきている現状があります。
そのため、規模や機能に要件を付加した「機能強化型」訪問看護ステーションに対する評価の導入が検討されています。

4.医療・介護連携評価と精神科医療の行方
1.医療・介護の連携によるネットワークに対する評価
診療報酬においては、これまでも、地域連携パスを活用した医療機関の連携、救急医療における後方病床の患者の受入れ、入院中の多職種による退院指導、ケアマネジャーとの連携等の評価が行われてきました。
次期改定に向けても、医療機関の機能分化・強化と連携や医療・介護の連携をさらに推進するため、入院医療、かかりつけ医、在宅医療、歯科医療、薬局、訪問看護、介護などのネットワークにおいて、患者を支えるこれらが協働して機能を発揮し、患者の状態に応じた質の高い医療を提供することや、病院から在宅への円滑な移行や、医療と介護の切れ目のない連携を図ることに対する評価の導入が検討されています。
厚生労働省が想定する、病院から在宅へのシームレスな移行や連携としては、次のようなイメージが示されています。
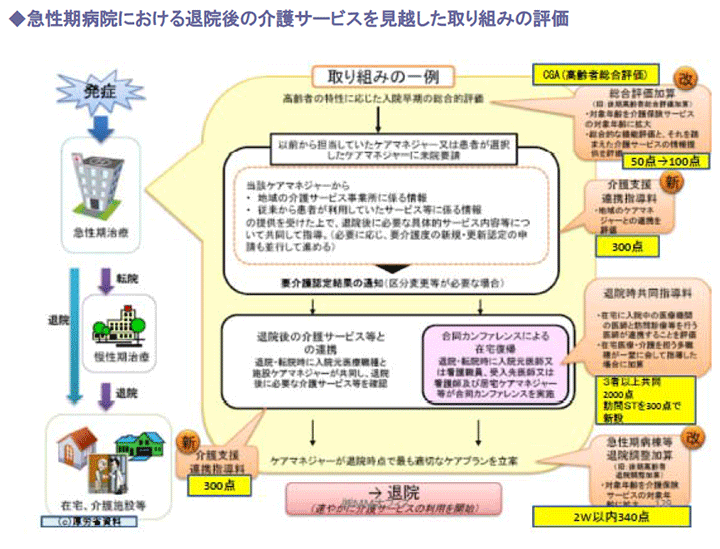
2.チーム医療の評価項目も拡大の動き
(1)診療報酬上でのチーム医療の評価
医師や看護師の負担軽減を目的とするチーム医療の推進は、近年厚生労働省が取り組んできた課題の一つです。
そのため、前回改定においても、チーム医療を評価した点数は増加しており、2014年改定も同様の流れになるとみられます。
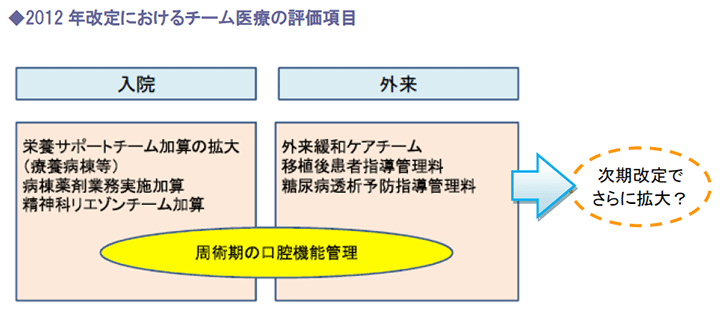
例えば、チーム医療ととらえるとある程度の規模と部門、職員を有する病院しか適用されないと考えられがちですが、多職種協働によって看護師の負担軽減につながる業務や体制整備について、基本料や加算の点数をアップし、算定のモチベーションを高めることも考えられます。

病棟には看護師だけでなく、薬剤師や管理栄養士、理学・作業療法士、臨床検査技師、ケースワーカーを常時配置しておくと、看護業務の軽減につながり、同時に早期リハビリテーションの開始やNSTなどにも効果的です。
(2)医師事務作業補助の採算性
勤務医の負担軽減は、医師事務作業補助点数が導入されたことも含め、看護師同様近年の課題となっていました。
この場合は、機会損失コストを踏まえた検証が必要だといえます。
本来は時給の高い医師が「代替性」のある事務作業を行うことによって、多大な「機会損失コスト」が発生していることになります。

この機会損失コスト発生に気づいていない病院がまだ多く存在しています。
医師事務補助点数を算定できる病院は限られますが、事務作業と有資格者の業務を整理し、本来時間投下すべき業務に集中すると、算定件数増で機会を最大活用することも可能になるはずです。
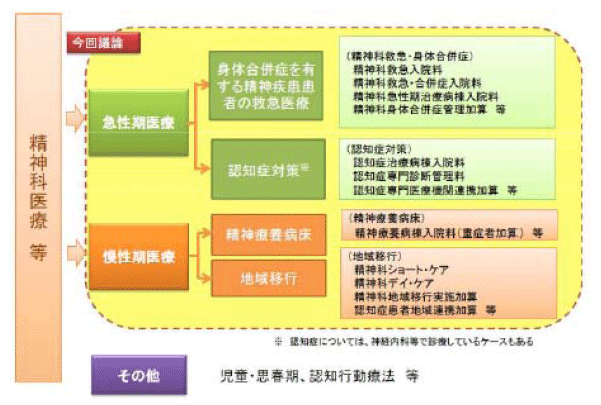
3.精神科医療に係る診療報酬上の課題
2025年モデルとは直結しないものの、精神科医療については、精神病床の機能分化が進められており、それぞれの病床機能に応じて、患者が早期に退院し、地域生活に移行できる体制の構築と環境整備が求められています。
診療報酬では、次のような評価が設定されていますが、次回以降の改定に向けて、必要な加算の導入と評価引き下げとの組み合わせによる誘導が図られるとみられています。